Отражённая боль
| Отражённая боль | |
|---|---|
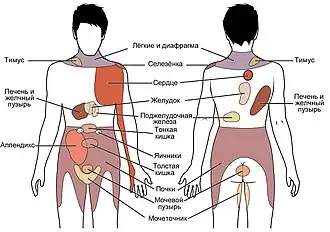 Примерное распространение отраженной боли от различных органов. | |
| MeSH | D053591 |
Отражённая боль (так же называемая реперкуссионная боль) - это боль, ощущаемая не в месте ее источника[1][2].
Особенности
Распространяется в области дерматомов, связанных с иннервацией источника боли[1].
Отражённая боль часто ощущается на той же стороне тела, что и источник, но не всегда.[2]
В развитии отражённой боли принимают участие не только висцеральные и соматические нервы, входящие в нервную систему на одном сегментарном уровне, но и большое количество сенсорных нервных волокон, проходящих в составе спиноталамических путей.[2]
Теории механизма возникновения отраженной боли
Теория конвергенции
Выдвинута Стерджем и Россом в 1888 году и развита Рашем в 1961 году. Конвергентная проекция предполагает, что афферентные нервные волокна из тканей сходятся на одном и том же спинальном нейроне, и объясняет, почему отраженная боль сегментирована во многом так же, как и спинной мозг.
Критика этой модели возникает из-за ее неспособности объяснить, почему после локальной болевой стимуляции отраженная боль возникает с задержкой. Экспериментальные данные также показывают, что отраженная боль часто однонаправлена. Например, стимулированная локальная боль в передней большеберцовой мышце вызывает отраженную боль в вентральной части лодыжки; однако в противоположном направлении отраженная боль не возникает. Наконец, порог для локальной болевой стимуляции и стимуляции отраженной боли различны, но согласно этой модели они оба должны быть одинаковыми.[3]
Теория облегчения.
Выдвинута в 1893 году Дж. Маккензи на основе идей Стерджа и Росса. Он считал, что внутренние органы нечувствительны к стимулам. Кроме того, он считал, что неноцицептивные афферентные входы в спинной мозг создают то, что он назвал «раздражающим фокусом». Этот фокус заставляет некоторые стимулы восприниматься как отраженная боль. Однако его идеи не получили широкого признания у критиков из-за игнорирования висцеральной боли.[3]
Недавно эта идея вновь обрела некоторую достоверность под новым названием - Теория центральной сенсибилизации. Центральная сенсибилизация происходит, когда нейроны в заднем роге спинного мозга или стволе мозга становятся более восприимчивыми после повторной стимуляции периферическими нейронами, так что более слабые сигналы могут их активировать. Задержка появления отраженной боли, показанная в лабораторных экспериментах, может быть объяснена временем, необходимым для создания центральной сенсибилизации.
Теория аксонного рефлекса
Теория предполагает, что афферентное волокно раздваивается перед соединением с задним рогом . Раздвоенные волокна существуют в мышцах, коже и межпозвоночных дисках. Однако эти нейроны редки и не являются репрезентативными для всего тела. Теория также не объясняет временную задержку перед появлением отраженной боли, пороговые различия для стимуляции локальной и отраженной боли и изменения соматосенсорной чувствительности в области отраженной боли.[3]
Теория гипервозбудимости
Гипервозбудимость предполагает, что отраженная боль не имеет центрального механизма. Однако она утверждает, что есть одна преобладающая центральная характеристика. Эксперименты с животными показали, что ощущения отраженной боли начинались через несколько минут после мышечной стимуляции. Боль ощущалась в рецептивном поле, которое находилось на некотором расстоянии от исходного рецептивного поля. Согласно теории гипервозбудимости, новые рецептивные поля создаются в результате открытия латентных конвергентных афферентных волокон в заднем роге. Этот сигнал затем может восприниматься как отраженная боль. [ необходима цитата ]
Несколько характеристик соответствуют этому механизму отраженной боли, например, зависимость от стимула и задержка во времени появления отраженной боли по сравнению с локальной болью. Однако появление новых рецептивных полей, которое интерпретируется как отраженная боль, противоречит большинству экспериментальных данных из исследований, включая исследования здоровых людей. Кроме того, отраженная боль обычно появляется у людей в течение нескольких секунд, в отличие от минут у животных. Некоторые ученые связывают это с механизмом или влиянием ниже по течению в супраспинальных путях.[3]
Теория таламической конвергенции
Таламическая конвергенция предполагает, что отраженная боль воспринимается как таковая из-за суммирования нейронных входов в головном мозге, в отличие от спинного мозга, от поврежденной области и отраженной области. Экспериментальные доказательства таламической конвергенции отсутствуют. Однако исследования боли, проведенные на обезьянах, выявили конвергенцию нескольких путей на отдельных корковых и подкорковых нейронах.[3]
Примеры отраженной боли
| Расположение | Описание |
|---|---|
| Голова | Головная боль из-за холодовых стимулов — пример отраженной боли, при которой блуждающий нерв или тройничный нерв в горле и небе соответственно передают болевые сигналы после быстрого охлаждения и повторного нагревания капилляров в пазухах.[4] |
| Верхняя часть груди/левая рука | Коронарная недостаточность (потеря притока крови к части сердечной мышечной ткани) является, возможно, самым известным примером отраженной боли. Ощущение может возникать в верхней части груди как чувство стеснения или как боль в левом плече, руке или даже кисти. |
| Общее | Фантомная конечность, тип отраженной боли, это ощущение боли от конечности, которая была утрачена или от которой человек больше не получает физических сигналов. Это опыт, о котором почти повсеместно сообщают ампутанты и квадриплегики. |
| Правая лопатка | Печень , желчный пузырь |
| Пупок | Яичники |
| Левое плечо | Грудная диафрагма , селезенка ( симптом Кера ), легкое |
Примечания
- 1 2 Боль в спине: клиника, диагностика и терапия | "НейроNEWS: психоневрологія та нейропсихіатрія". neuronews.com.ua. Дата обращения: 12 мая 2025.
- 1 2 3 Отражённая боль. StudFiles. Дата обращения: 12 мая 2025.
- 1 2 3 4 5 Arendt-Nielsen L, Svensson P (2001). Referred muscle pain: basic and clinical findings. Clin J Pain. 17 (1): 11–9. doi:10.1097/00002508-200103000-00003. PMID 11289083. S2CID 27091223.
- ↑ Kaczorowski, Maya; Kaczorowski, Janusz (2002-12-21). Ice cream evoked headaches (ICE-H) study: randomised trial of accelerated versus cautious ice cream eating regimen. BMJ. 325 (7378): 1445–6. doi:10.1136/bmj.325.7378.1445. PMC 139031. PMID 12493658.